Le grand nettoyage… Un « rein artificiel externe » ; une technique de suppléance de la maladie rénale chronique.

1- Définition
La dialyse péritonéale (DP) consiste à débarrasser le sang des substances toxiques qui s’accumulent dans l’organisme lorsque les reins ne fonctionnent plus. C’est la dialyse qui se rapproche le plus du fonctionnement du rein dit « normal » car l’élimination des déchets se fait en continu.
2- Prérequis d’anatomie
Le péritoine est composé de deux membranes : une membrane qui tapisse l’abdomen (péritoine pariétal) et une membrane qui entoure les organes et viscères abdominaux (péritoine viscéral). Entre les deux membranes, il existe normalement un espace très limité appelé cavité péritonéale où circule une quantité minime de liquide.
En insérant un cathéter entre ces deux membranes, on peut augmenter artificiellement la quantité de liquide de cette cavité. C’est le principe de la dialyse péritonéale. Le péritoine laisse passer principalement les petites molécules (urée, créatinine, sodium, potassium, calcium, phosphore…) et retient les grosses telles que les protides, le glucose ou les globules rouges.
3- Principes
3.1- Prérequis d’hémodialyse
L’hémodialyse est caractérisée par le nettoyage du sang qui passe dans un circuit sanguin externe. Là, le sang rencontre un liquide de dialyse (= dialysat) dans un rein artificiel et se débarrasse des substances toxiques avant de retourner dans le corps par la fistule. Ce traitement indolore dure de 3 à 8 heures, trois fois par semaine en moyenne.
3.2- La DP à proprement parler
La DP comme son nom l’indique se sert d’une membrane naturelle, le péritoine. Il permet d’agir comme un filtre au travers duquel les molécules dissoutes telles que l’urée, le potassium et les phosphates passent. Cette technique d’épuration continue se rapproche le plus du fonctionnement normal du rein qui travaille 24h sur 24 sans interruption.
Le dialysat est introduit à l’aide d’un cathéter préalablement implanté dans l’abdomen (petit tuyau qui abouche à la peau du patient). Ce liquide débarrasse le sang des toxines que le rein n’arrive plus à éliminer. Le liquide injecté va se charger de substances que le rein n’arrive plus à éliminer naturellement grâce à deux mécanismes.
La diffusion :
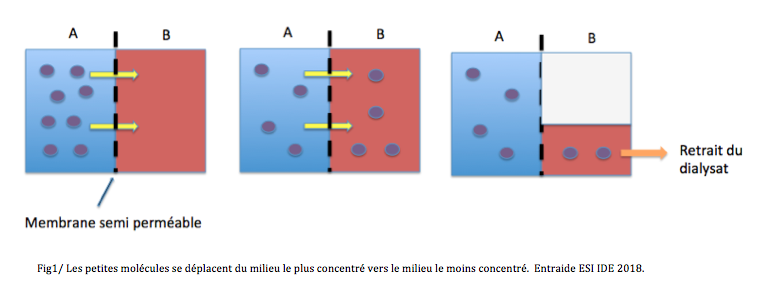
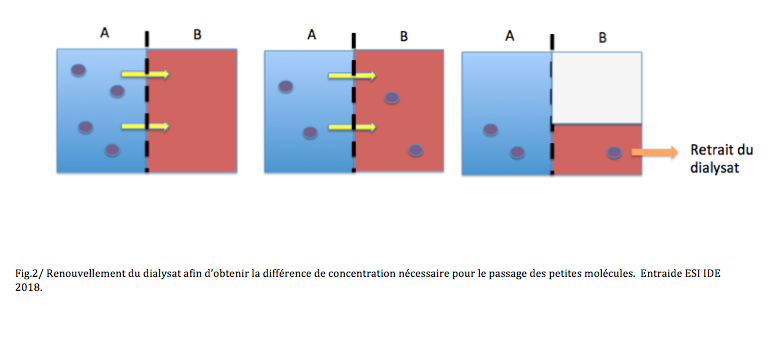
Après injection du dialysat dans l’abdomen, le sang et le dialysat ne sont séparés que par le péritoine. Les lois physiques font que s’il y a une différence de concentration entre deux compartiments, les petites molécules se déplacent pour venir équilibrer les deux milieux. Elles se déplacent du milieu le plus concentré vers celui qui l’est moins. Quand la concentration devient identique, on renouvelle le liquide en injectant un nouveau dialysat dépourvu de petites molécules (et ainsi de suite à chaque fois que le liquide a la même concentration que le sang). En renouvelant cette procédure on épure au fur et à mesure le sang de ses molécules toxiques.
L’osmose ou ultrafiltration :
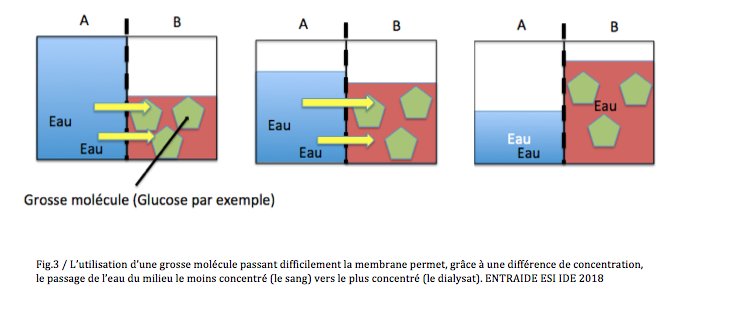
À l’état naturel, les reins éliminent l’eau présente en excédent dans notre organisme. Toujours en utilisant les mêmes lois de physique, il suffit d’augmenter la concentration du dialysat par rapport à celle du sang pour faire un appel d’eau. L’eau passe alors du milieu le moins concentré (le sang) vers le milieu le plus concentré (le dialysat). C’est la pression osmotique. On utilise une grosse molécule dans le dialysat tel que le glucose, qui ne diffuse pas à la même vitesse que l’eau, afin de soustraire de l’eau lors de cette technique. Plus la concentration en sucre augmente dans le dialysat plus on va soustraire d’eau au patient.
4- Le cathéter de DP
Le cathéter est mis en place de façon chirurgicale, soit par laparoscopie, soit par voie percutanée sous scopie. Ce tube souple en silicone sert à introduire ou extraire le dialysat de la cavité péritonéale. Il se caractérise par une partie externe d’environ 10 cm abouchée à la peau et d’une partie interne qui se compose de nombreux orifices latéraux pour faciliter la circulation des liquides. Deux manchons vont permettre la perméabilité de ce système en fabriquant un tissu dense et fibrineux autour du cathéter afin d’éviter la contamination microbienne et de le maintenir en place. L’orifice doit être nettoyé régulièrement et inspecté afin de prévenir de toute infection. Le cathéter contient un clamp externe pour éviter tout reflux de liquide lors des manipulations.
5- Réalisation
Cette technique se fait principalement à domicile (mais elle peut être faite à l’hôpital si le patient est hospitalisé et sous DP) soit manuellement la journée, soit mécaniquement grâce à une machine la nuit.
5.1- La DP continue (DPC)
Elle consiste à introduire, en application d’une prescription médicale établie par un néphrologue, 3 à 4 fois par 24h, une quantité de dialysat variant entre 1 et 3 Litres. Ainsi, selon l’âge, le poids et les caractéristiques personnelles du patient (clairance, diurèse résiduelle…), son péritoine contient en permanence une certaine quantité de liquide.
Au bout de quelques heures, quand il est saturé, renouveler la procédure en vidant la cavité péritonéale du dialysat « saturé » et injecter un nouveau dialysat « propre, non saturé ».
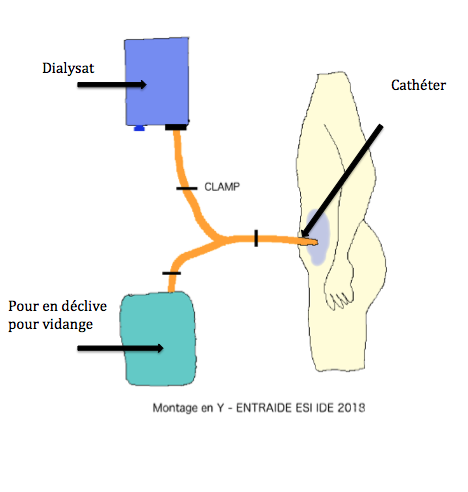
La tubulure est déjà raccordée en Y à la poche de dialysat et la poche vide de drainage. Elle ne doit pas gêner le patient pour marcher, ni dans ses activités quotidiennes.
Le branchement se fait en Y entre le patient, la poche de dialysat « non saturé » et la poche vide pour éliminer le dialysat « saturé ». Ainsi, ceci évite toute manipulation inutile. Il faut commencer par vidanger le dialysat saturé par gravité, quand le péritoine est vide, il faut clamper la poche contenant le dialysat « saturé » afin d’injecter par gravité à votre patient le dialysat « non saturé ».
Pour l’acte :
Les poches sont posées au préalable sur un réchauffeur (tubulure vers le haut afin de ne pas endommager les tuyaux) pour ne pas faire une variation brusque de température chez le patient.
- Fermer portes et fenêtres
- S’installer sur un endroit propre et décontaminé
- Installer le matériel : potence avec peson et crochet, un masque pour le patient et un pour le soignant, des gants non stériles, une coquille bétadinée, un bouchon de déconnexion bétadiné, deux clamps, la poche prescrite, de la solution hydro-alcoolique, le carnet de suivi.
- Lavage des mains
- Retirer le suremballage de la poche
- Vérifier en concordance avec la prescription : nom de la solution, concentration, volume, péremption, limpidité et intégrité de la poche
- Casser la canule entre les deux compartiments (en présence d’une solution se présentant en deux pochons à reconstituer)
- Ouvrir l’emballage de la coquille
- Préparer le cathéter du patient
- Friction à la solution hydro alcoolique
- Port de gants et masque pour le soignant ; masque pour le patient durant toute la durée du soin
- Saisir le Y d’une main, retirer le bouchon de la poche
- Saisir le cathéter et dévisser l’ancien bouchon bétadiné
- Effectuer la connexion en vissant sans vriller le cathéter (la main côté poche visse, pas celle qui tient le cathéter)
- Positionner la collerette de la tubulure dans l’encoche de la coquille bétadinée
- Fermer la coquille et la faire pivoter plusieurs fois
- Suspendre la poche pleine au peson (peser poche pleine)
- Mettre poche vide en position de drainage (par gravité)
- Ouvrir le clamp du cathéter patient (le drainage commence)
- A la fin du drainage, fermer le clamp patient et mettre un clamp sur la ligne de drainage contenant le dialysat saturé
- Peser le dialysat saturé
- Vérifier que la poche à injecter soit bien reconstituée
- Casser la canule sécable de la tubulure
- Ouvrir le clamp du cathéter patient (l’injection commence)
- A la fin du drainage fermer le clamp patient et mettre un clamp sur la ligne d’injection du dialysat
- Ouvrir l’emballage du bouchon
- Déconnecter le système en dévissant sans vriller le cathéter
- Mettre le bouchon en place
- Retranscrire les informations : afin de quantifier les échanges il est important de peser la poche contenant le dialysat saturé et de noter la quantité injectée de dialysat non saturé. Noter également le poids du patient avant le soin, sa pression artérielle, l’aspect de la poche drainée dans le carnet de suivi. Il peut également être utile de préciser si le patient a uriné, été à la selle…
- Calculer l’ultrafiltration (différence de poids entre dialysat précédemment injecté et dialysat saturé recueilli)
- Positionner sur le réchauffeur une poche neuve pour le prochain soin
- La poche de drainage peut ensuite se vider dans les toilettes comme l’urine. L’élimination des déchets se fait quant à elle dans des sacs DASRI et DAOM.
5.2- La DP automatisée (DPA)
La dialyse automatisée sous-entend qu’il n’y a pas d’intervention pour renouveler le liquide, c’est la machine, directement reliée au cathéter qui s’en occupe. La journée, comme en DPC, le péritoine contient un liquide mais le volume en est réduit. Le soir, à l’aide des poches de dialyse installées sur la machine, le cathéter est connecté à une tubulure, elle-même reliée à ces poches. Le patient est normalement relativement autonome sur cette manipulation et une intervention infirmière n’est plus nécessaire après éducation du patient. Après l’épuration nocturne, le patient se débranche le matin.
Informations :
- La longueur de la tubulure est calculée pour permettre à la personne de dormir « normalement ».
- La machine peut être déplacée (sur roulettes).
- La durée moyenne de connexion est de 10h en DPA mais cela peut varier entre 8 et 12h, toutes les nuits.
6- Avantages, inconvénients et contre-indications
- Avantages
- Préservation de la fonction rénale résiduelle : la persistance de la production d’urine est plus longue qu’en hémodialyse (cesse au bout de quelques mois).
- Permet au patient un certain confort : peut boire un peu plus qu’un hémodialysé, alimentation moins contraignante : il faut seulement éviter les féculents et sucres.
- Préservation du capital veineux du bras (pour une éventuelle hémodialyse par la suite) : le meilleur moyen de préserver les veines est de ne pas les sursolliciter.
- Moins de fatigue : cette méthode est plus douce en étant réalisée tous les jours, alors que l’hémodialyse entraîne des variations brutales dans l’organisme
- Permet aux sujets actifs de continuer à avoir une activité professionnelle la journée, tout en bénéficiant d’une dialyse la nuit.
- Inconvénients
- En moyenne la DP dure 5 ans mais certains patients sont sous DP depuis plus de 20 ans. En effet, il y a une meilleure tolérance actuelle des dialysats du fait de la prévention des infections.
- Péritonite récidivante donc risque infectieux ++
- Dialyse devenant insuffisante et donc inefficace
- Socio-psychologiques : le traitement par DP peut être vu comme une contrainte par rapport aux habitudes de vie du patient en journée (DPC) ou en soirée (DPA). Pour des voyages, il faut prévoir suffisamment à l’avance pour que la quantité de matériel acheminée soit la bonne et en temps voulu.
- Matériels : le volume de matériel est relativement important à stocker au domicile et il n’est pas envisageable pour tous.
- Contre-Indications
- Chirurgie abdominale lourde : la surface de péritoine disponible peut être insuffisante en cas de chirurgie sur l’intestin (création d’adhérences) et ne suffit donc pas pour une dialyse efficace.
- Patients à risque de péritonite : ayant eu des diverticules, maladies du colon ou des diarrhées fréquentes.
- Patient souffrant de malnutrition : la dialyse péritonéale, en raison de l’apport de sucre, peut diminuer l’appétit. Si le patient mange peu, la malnutrition risque d’être majorée.

SOURCES
- HPCI, « DIAL – Echange manuel en DP – Système bi-compartimental Baxter – Instruction pour le patient » [En ligne], https://www.hpci.ch/prevention/fiches-techniques/contenu/echange-manuel-syst%C3%A8me-bi-compartimental-baxter-patient (consulté le 23/09/2020)
- Professeur OLMER Michel, « Vivre avec une maladie des reins », 4e édition, LIEN.
- Cours personnels IFSI

