La démarche de soins est un processus de résolution de problèmes en soins infirmiers. C’est un parcours dynamique qui a pour but de les déceler et les résoudre. Elle permet aussi la continuité des soins en fonction des éléments transmis.

1- Introduction
La démarche de soins s’inscrit dans l’article R4311-3 du Code de la Santé Publique : » {l’infirmier} identifie les besoins de la personne, pose un diagnostic infirmier, formule des objectifs de soins, met en oeuvre des actions et les évalue« . Elle consiste à effectuer toute la réflexion logique nécessaire pour déceler des problèmes et trouver des solutions efficaces et personnalisées. Elle permettra donc une prise en charge globale et personnalisée du patient tout en favorisant son autonomie, en améliorant sa qualité de vie, et participer à la promotion de sa santé.
La démarche de soins se décompose en 5 étapes :
- Le recueil d’informations (ou recueil de données).
- L’analyse des informations recueillies.
- La planification des soins.
- La réalisation des soins.
- L’évaluation et le réajustement si nécessaire.
Une étape supplémentaire peut être ajoutée, de manière facultative, avec le recueil d’information. Il s’agit de la présentation de l’établissement de soins et de l’unité dans lequel vous êtes en stage. Cette présentation permet à la personne qui vous écoute (ou qui vous lit) de mieux comprendre la démarche de soins que vous allez lui exposer.
2- Etape 1 – Le recueil des informations
Cette collecte de données permet de faire l’inventaire de tout ce qui concerne le patient. Cette étape descriptive a pour but de rechercher des informations permettant d’appréhender le patient dans sa globalité.
Le recueil de données nous renseigne sur qui est le patient, ce dont il souffre, ses habitudes de vie, de le situer dans son environnement, de l’état de satisfaction de ses besoins fondamentaux, identifier les conséquences de la survenue de sa pathologie…Il nous permet de recenser les informations ayant une importance pour la prise en charge actuelles (l’avulsion des dents de sagesses en 1975 pour un patient de 60 ans venu pour une coloscopie n’a pas grand intérêt).
Voici une aide pour établir cette collecte d’informations.
- Identité : NOM, Prénom (tout en faisant attention à conserver l’anonymat sur vos documents en n’inscrivant que la première lettre du nom de famille par exemple).
- Numéro de chambre : permet de localiser le patient, chambre seule, double, triple…
- Âge / Date de naissance.
- Nationalité et langue parlée : la nationalité peut être importante à préciser pour des problèmes possibles de prise en charge sociale ; la langue parlée afin de communiquer aisément avec votre patient.
- Prise en charge sociale : régime de sécurité sociale et mutuelle (pour mieux comprendre l’impact financier de l’hospitalisation sur le patient, préciser si maladie professionnelle déclarée ou accident du travail.
- Situation socio-professionnelle : pour connaître l’impact financier de l’hospitalisation sur le patient et donc sur son foyer (conjoint(e), enfant(s), personnes à charge…) avec un éventuel manque de revenus. La personne a-t-elle des aides à domicile ?
- Situation familiale : entourage, enfant(s), personnes à charge…
- Adresse (seulement la ville) : permet d’identifier des problèmes éventuels d’éloignement. Connaître le type d’habitation pour envisager la suite de l’hospitalisation.
- Éléments significatifs de la personne : préciser par exemple si existence de troubles cognitifs, des problèmes sociaux, d’une éventuelle déficience visuelle/auditive/cognitive…. En résumé, tous les éléments qui vont permettre de s’adapter au mieux au patient.
- Date d’entrée (et préciser le jour d’hospitalisation actuel afin de situer la prise en charge dans le temps), et type d’entrée (directe? via les urgences?…). Si le patient a eu un geste chirurgical, préciser le jour auquel il se situe après l’opération.
- Motif d’hospitalisation : permet de situer le type de prise en charge pour ce patient.
- Antécédents médicaux et chirurgicaux.
- Allergies connues.
- Histoire de la maladie.
- Résumé de l’hospitalisation en cours.
- Différents appareillages dont le patient est porteur (VVP, SAD, drain, pansement….)
- Devenir de la personne si connu.
- Médecin référent du patient (optionnel).
- Personne de confiance / personne à prévenir.
Quels moyens utiliser ?
- L’entretien avec la personne soignée, ses proches, son médecin traitant.
- L’observation de la personne soignée : coloration, comportement, respiration…
- L’examen clinique infirmier : mesure des paramètres vitaux, communication, silence, hésitation, posture…
Quelles sources d’informations utiliser ?
- Le patient : c’est lui qui se connait le mieux. Il est donc le plus à même d’expliquer la situation, et de répondre aux questions.
- Le dossier du patient : dossier médical, dossier de soins, courrier du médecin traitant, dossier informatisé, dossier papier….
- Les proches du patient : personnes ressources du patient qui connaissent son environnement, son mode de vie, éventuellement les difficultés rencontrées… Ils sont un véritable pilier pour le patient, et encore plus quand celui-ci est dans l’incapacité de répondre (enfant, état de choc, troubles cognitifs…).
- Les membres de l’équipe soignante pluridisciplinaire : essentiellement consigné dans les transmissions écrites ou orales.
Toutes ces informations permettent de faire l’anamnèse, qui correspond au profil global du patient. Selon la définition de Lefebvre et Dupuis, l’anamnèse est le « recueil d’informations qui tracent le portrait d’une personne et de son environnement du point de vue des soins infirmiers. Il est basé sur les éléments majeurs d’un modèle conceptuel de soins infirmiers ».
3- Etape 2 – L’analyse des informations
Cette étape permet à l’infirmier de formuler des problèmes de santé et d’aboutir à des diagnostics infirmiers. Elle demande la mobilisation des connaissances théoriques mises en lien avec l’interprétation des informations recueillies. Interpréter, ici, doit se comprendre comme expliquer, donner un sens, le bon sens...
Ce raisonnement clinique débouchera sur l’identification de :
- Problèmes qui relèvent de la compétence médicale.
- Problèmes qui sont la conséquence de la situation médicale : problème en collaboration.
- Problèmes de santé de la responsabilité de l’infirmier : diagnostics et problèmes infirmiers.
L’infirmier peut être comparé à des détectives (de la Santé), c’est à dire, savoir trouver des indices et leur donner un sens. Il faut identifier la cause du problème et d’en observer ses manifestations.
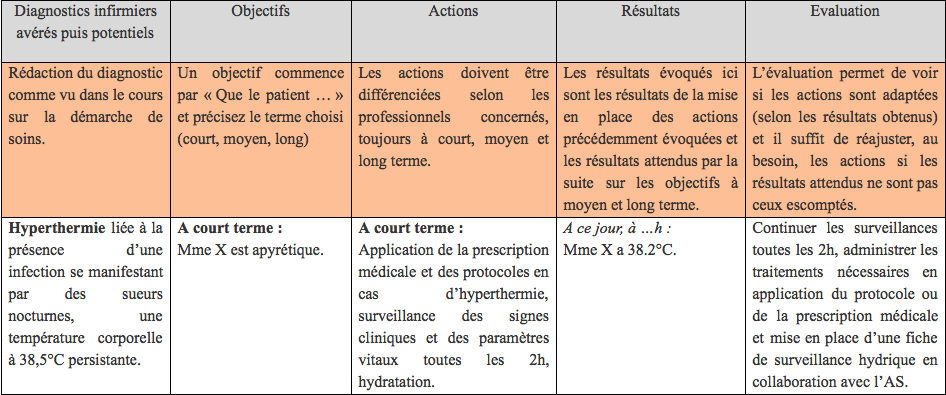
Le diagnostic infirmier = Problème de dépendance + cause (source de difficulté) + manifestations (signes). Il peut-être réel ou potentiel. Il se formule de la manière suivante :
- P = Problème ou risque de problème.
- E = Cause, « lié à… », « reliée à… »
- S = Signes « ‘se manifestant par… ». (le diagnostic infirmier potentiel n’est pas concerné par les signes).
Altération de la motricité liée à la fracture de la cheville se manifestant par une douleur à la mobilisation, une impotence fonctionnelle. (Diagnostic infirmier réel)
Risque d’altération cutanée liée à l’alitement strict, à la dénutrition et à l’âge. (Diagnostic infirmier potentiel)
4- Etape 3 – Planification des soins
Cette étape correspond à l’élaboration du projet de soins du patient. Elle consiste à générer la stratégie de soins à proposer au patient afin de résoudre les problèmes posés grâce à des objectifs de soins.
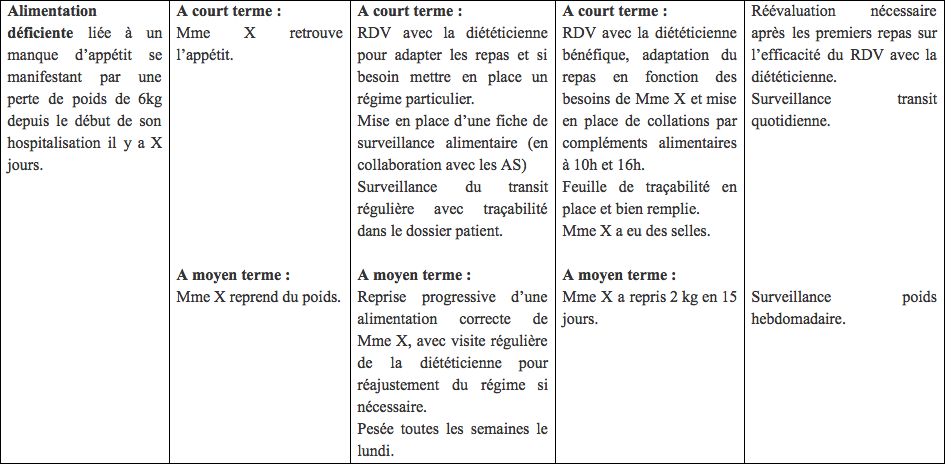
Un objectif se formule, pour le patient, avec un verbe d’action et un délai. Il est centré sur la personne et/ou son entourage. Il se doit être mesurable (précise l’évolution attendue), réalisable (atteignable par le patient), précis, avec une échéance (court, moyen ou long terme) et évolutif.
Les actions de soins relèvent uniquement du rôle infirmier, visent le mieux-être de la personne soignée, complètent ce que le patient accomplit et suppléent ce qu’il ne peut pas faire seul. Le but est de conserver un degré optimal d’indépendance.
Ces actions doivent être personnalisées, évaluables, compatibles avec des objectifs, tenir compte des ressources du patient et du service de soins, et si possible, créative.
Les critères d’évaluation de l’objectif doivent être des éléments concrets à mesurer et observer. Ces éléments sont inscrits dans l’objectif.
Exemple : fracture de cheville
Le patient réussira à se mobiliser avec une canne d’ici 24h.
Dans cet exemple, les critères sont le but recherché (réussira à se mobiliser), le moyen (avec une canne) et la notion de délai (d’ici 24h).
5- Etape 4 – La réalisation des soins
C’est la mise en oeuvre des décisions prises à l’étape suivante, l’application du projet de soins. Se fait selon les critères du soin : efficacité, confort, organisation, responsabilité, sécurité, économie, transmission.
L’ensemble de ces actions visent la disparition du problème de dépendance. Lorsqu’elles sont terminées, elle doivent faire l’objet de transmissions orales (L’aide à la toilette de M. A. est faite!) et écrites (dans le dossier de soins).
6- Etape 5 – L’évaluation
A cette étape, vous devez être en mesure à répondre à la question « Ai-je atteint mon objectif ?« .
Pour cela, il faut procéder au recueil de données d’évaluation, comparer les données obtenues à celles antérieures, évaluer l’efficacité et réajuster si besoin.
Il se peut que l’objectif ne soit pas entièrement atteint. l’infirmier doit alors identifier les actions à réajuster ou à apporter. SI l’objectif n’est définitivement pas atteint, l’infirmier devra chercher les raisons de cet échec.

SOURCES
- Cours personnels IFSI MONTLUCON 2010-2013
- Promotion Hamilton, UE 3.1 S1, la démarche en soins, octobre 2015.
- LE NEURES Katy, SIEBERT Carole, Raisonnement, démarche clinique et projet de soins infirmiers, éditions Masson, 2009.