Le cancer de la prostate est la présence de cellules cancéreuses qui se multiplient de façon incontrôlée dans la prostate.

1- La prostate
Glande de l’appareil génital masculin située entre la vessie et le rectum et entourant l’urètre. La prostate est formée de deux lobes. La prostate a un rôle dans la production du sperme (liquide prostatique).
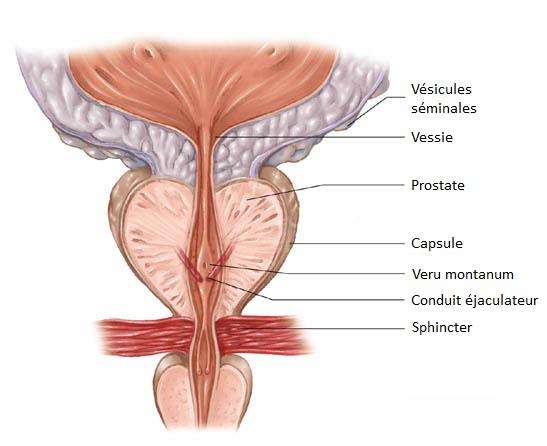
2- Le cancer de la prostate
Type de cancer le plus fréquent chez l’homme (40 000 cas diagnostiqués par an en France) d’évolution très lente (20 à 30 ans). La plupart du temps la tumeur reste localisée à la prostate. L’adénocarcinome est la forme la plus fréquente.
Il existe 4 stades :
- Stade I = tumeur localisée à un seul lobe
- Stade II = tumeur localisée dans les deux lobes
- Stade III : tumeur étendue aux vésicules séminales
- Stade IV = envahissement des tissus adjacents (vessie, rectum, urètre) et des ganglions
3- Facteurs de risque
- Âge (> 50 ans)
- Antécédents familiaux
- Origine ethnique (les hommes d’origine africaine sont plus touchés)
- Régime alimentaire
- Tabagisme
- Taux élevé de testostérone
- Obésité
- Inflammation ou infection de la prostate
- Exposition à des pesticides, au cadmium, aux dérivés du caoutchouc
- Alimentation riche en matière grasse
4- Symptômes
- Difficultés à uriner
- Douleurs à la miction
- Besoin fréquent d’uriner
- Sang dans le sperme ou les urines
- Changement dans le fonctionnement urinaire
- Ejaculation douloureuse
- Problèmes d’érection
Pour les tumeurs dépassant la capsule de la prostate :
- Troubles du transit, en cas de compression rectale
- Oedème d’un membre inférieur par envahissement du système lymphatique
- Obstruction d’un ou des deux uretères
En cas d’envahissement osseux (métastases), des douleurs osseuses au niveau du bassin et du rachis essentiellement peuvent être ressenties.
5-Dépistage / diagnostic
- Toucher rectal
- Dosage des PSA dans le sang (N = < 4ng/ml)
- Biopsie de la prostate
- Bilan d’extension si cancer avéré : plus le taux de PSA est augmenté, plus la probabilité d’extension est importante. La scintigraphie osseuse permet la recherche des métastases osseuses, et l’IRM endorectale permet de savoir si la tumeur dépasse la capsule ou non.
6- Traitement
- Surveillance active
- Prostatectomie radicale
- Radiothérapie externe ou curiethérapie
- Traitement hormonal (anti androgènes, analogues de la LH-RH)
- Chimiothérapie
7- Prévention
- Dépistage précoce
- Traitement par finastéride (Propecia®, Proscar®) ou dutastéride (Avodart®)
- Supplément en vitamine D
- Alimentation équilibrée
- Arrêt du tabac
- Eviter la sédentarité

SOURCES
- http://www.e-cancer.fr/Patients-et-proches/Les-cancers/Cancer-de-la-prostate/Points-cles
- https://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=cancer_prostate_pm
- https://www.esmo.org/content/download/6627/115193/file/FR-Cancer-de-la-Prostate-Guide-pour-les-Patients.pdf
- http://www.cancer.ca/fr-ca/cancer-information/cancer-type/prostate/prognosis-and-survival/?region=qc
- http://www.uro83.fr/pathologies/cancer-prostate
- ALEXANDRE J. Processus Tumoraux, UE 2.9, Mémo Infirmier, Elsevier Masson, 2011
- COURS personnels