La tomodensitométrie est aussi plus couramment appelée scanner.

1- Définition
Développé depuis les années 1970 à l’aide de l’informatique, le scanner (également appelé tomodensitométrie) est un examen d’imagerie permettant d’obtenir des images en 2D ou en 3D grâce à la superposition de coupes anatomiques. Les coupes anatomiques sont obtenues par rayon X. L’irradiation est 5 à 6 fois supérieure à une radiographie.
Le scanner se décline en 3 grandes catégories. Il y a le scanner sans injection, avec injection de produit de contraste et le scanner vasculaire (angioscanner).
2- Préparation du patient
- Tenue adaptée (casaque/blouse d’opéré souvent dans les hôpitaux).
- Bracelet d’identité sur le patient et sur le lit.
- Le patient doit être perfusé, de préférence, avec un cathéter 18 ou 20 G. Pour un adulte, un cathéter 22G pose des soucis de pression avec le produit de contraste.
- Ne videz pas la vessie sauf prescription (facilite l’identification de celle-ci sur les images).
- Informer le patient, répondre à ses questions.
- Repas normal ou léger, pas de nécessité d’être à jeun pour la plupart (sauf prescription).
- ATTENTION aux patients diabétiques non insulinodépendant (metformine, januvia…), en cas de scanner injecté (élimination rénale)
- …
3- TDM non injectée
Utilisé essentiellement dans la recherche d’accident vasculaire cérébral (AVC) au delà de 4h30 après apparition des signes. Avant et si pas de contre-indication, il est préférable d’effectuer une IRM en vue d’une thrombolyse. Elle ne nécessite pas de surveillance particulière.
4- TDM avec injection
C’est le scanner le plus souvent réalisé. Il touche la sphère ORL (traumatisme, cancer…), l’abdomen (cancer, infection, traumatisme…), les poumons (cancer, COVID,…), parfois le cerveau (hémorragie cérébrale, recherche de métastases, migraines…), les reins (cancer…), bodyscan pour les AVP,…
Surveillance :
- hydratation pour éliminer le produit de contraste (élimination rénale)
- réaction allergique
- …
5- TDM vasculaire
Cette procédure de scanner vise les vaisseaux. On parle alors d’angioscanner dans la recherche d’embolie pulmonaire, de coroscanner avant la programmation éventuelle de coronarographie ou pour des bilans pré opératoires de cardiologie. Il est possible d’utiliser cette méthode pour la recherche d’anomalies du tronc supra-aortique ou de divers problèmes vasculaires (cérébraux, membres supérieurs ou inférieurs, poumons,…).
Pour le coroscanner:
- Cathéter 18 G fortement conseillé
- A jeun selon prescription
- …
La surveillance sera la même que pour le scanner injecté.
Pour le scanner injecté et le scanner vasculaire, il est primordial de connaître la fonction rénale du patient. On évite également de faire deux fois l’examen dans la même semaine pour ne pas surcharger le rein. C’est d’autant plus vrai chez les sujets âgés ou diabétiques non insulino requérant.
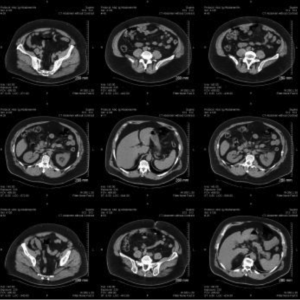
Ci dessous, vous trouverez une planche d’images de scanner abdominal.
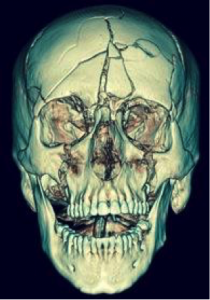
Pour le scanner, il existe une technique appelée VR : volume rendering. Cela ressemble à un traitement 3D de l’image reçue par le scanner. Ne vous emballez pas. Au mieux, cela donnera une reconstruction plus visuelle. Cette technique est souvent utilisée pour visualiser des fractures ou des traumatismes importants (arme à feu, avp…)
Ici nous voyons bien le traumatisme de la face et de la boîte crânienne.

SOURCES
- Cours personnels IFSI