Technique d’examen qui consiste à créer des images précises d’une partie du corps, grâce à des ondes (comme les ondes radio) et un champ magnétique.

1- Définition
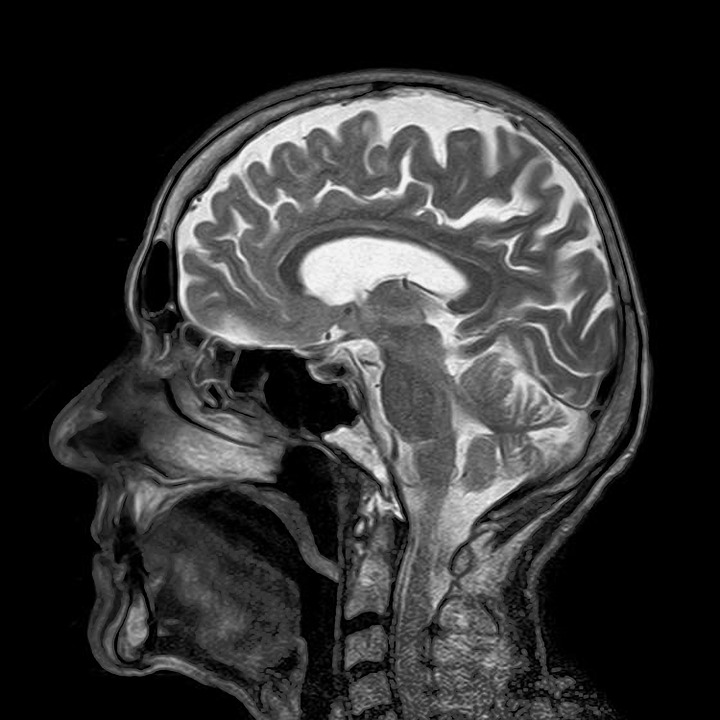
L’IRM (Imagerie par résonance magnétique) permet une visualisation précise de multiples tissus (cerveau, coeur, système digestif, système osseux, articulations …). Les coupes obtenues peuvent être en 2 ou 3 dimensions.
Examen fiable utilisé notamment dans la recherche d’AVC, de tumeurs, d’inflammations, d’obstructions de vaisseaux… ou dans la surveillance de maladies telles que la sclérose en plaques par exemple.
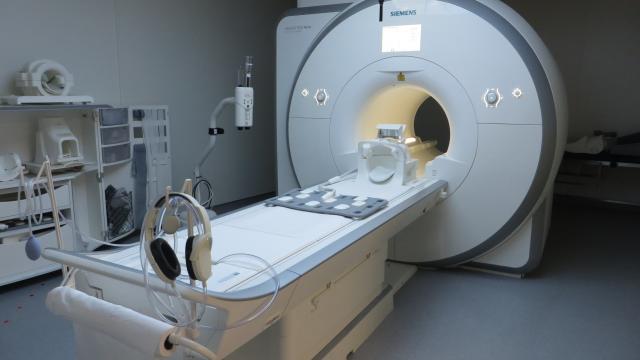
Cette technique d’imagerie est redoutée par bon nombre de patients. En effet, l’appareil est conséquent, bruyant, fermé,…. Avant de faire rentrer le patient, le personnel paramédical exerçant à l’IRM pose un grand nombre de questions, ce qui peut être parfois anxiogène pour celui qui doit subir cet examen.
2- Préparation du patient
- Pose d’une voie veineuse périphérique de bon calibre (18 ou 20 G chez l’adulte) si injection de produit de contraste.
- Connaissance de la fonction rénale du patient (hors urgence vitale).
- S’assurer de la non présence de pacemaker, valves mécaniques, prothèses (attention : des pacemaker nouvelle génération passent en IRM).
- Demander si le patient a eu des éclats métalliques dans les yeux. Attention également aux vernis à ongles/paillettes. La force magnétique est forte et présente à tout moment dans la salle, le moindre bout de métal peut être délétère pour le patient et/ou pour le soignant.
- Présence du bracelet d’identification sur le patient et le lit/brancard.
- Tenue adaptée (casaque par exemple sans pression métallique….
- Attention aux électrodes des ECG/scope qui peuvent contenir du métal.
- Expliquer l’examen et répondre aux interrogations du patient.
- Ne pas entrer dans la salle d’examen avec des objets métalliques (attention aux pinces, stylos, paires de ciseaux, clés, téléphone,… mais également les cartes de badge /ouverture de portes car elles se feront démagnétiser et deviendront inutilisables).
- Utiliser des dispositifs médicaux adaptés à l’IRM : bouteille d’oxygène, respirateur, scope, SAP/PSE … (N’utilisez pas votre matériel hormis si il est spécifié dessus qu’il est compatible avec l’IRM. Si vous en disposez, vous pouvez utiliser des cages de Faraday qui protégeront vos SAP/PSE du champ magnétique).
- Il est aussi possible qu’une prémédication/sédation ait été prescrite au patient avant l’examen. Ne l’oubliez pas, et surtout, surveillez les effets secondaires.
3- L’examen
- Examen long (environ 30 minutes à plus d’une heure).
- Le patient doit rester immobile durant toute la durée de l’examen.
- Proposer des bouchons d’oreilles afin d’atténuer le bruit et ainsi le stress du patient.
- Examen totalement indolore (l’injection du produit de contraste peut néanmoins être inconfortable pour le patient).
- Surveillance du patient (possibilité de communiquer avec lui depuis la pièce de contrôle).
4- Surveillance
- Hydratation (IV ou PO) du patient si injection de produit de contraste (élimination rénale).
- Surveillance de la voie veineuse périphérique.
- Surveillance des Effets secondaires sur prémédication/sédation.