LES PRECAUTIONS COMPLEMENTAIRES
1- Définitions

Les précautions complémentaires permettent d’établir des “barrages” à la transmission de microorganismes d’un patient à un autre patient, du personnel soignant à un patient, du patient au personnel soignant, et du patient/personnel soignant à l’environnement.
Ce sont des précautions en complément des précautions standard en cas de suspicion ou présence de portage de microorganismes (ou pathologie) qui font l’objet de recommandations en hygiène.
Nous retrouvons différents types de précautions complémentaires en fonction de l’agent pathogène.
- Précaution complémentaire contact “C” –> prévenir la transmission par contact direct ou indirect.
- Précaution complémentaire gouttelettes “G” –> prévenir la transmission par des gouttelettes de taille supérieure à 5µm émises lors d’une toux ou de parole ; en raison de leur taille, les gouttelettes se déposent dans l’environnement proche du patient, de 1 à 2 mètres. Le contact peut-être direct (projections) ou indirect (contamination des mains par exemple et portée aux muqueuses).
- Précaution complémentaire air “A” –> prévenir la transmission de particules fines, de taille inférieure à 5µm qui peuvent rester en suspension dans l’air et véhiculer sur de grandes distances (plusieurs mètres). La contamination se fait par simple respiration/inhalation.
*Les colonisations à BMR (Bactéries MultiRésistantes aux antibiotiques) est la présence de BMR sur un site où l’espèce est souvent présente à l’état “naturel” ou quand l’espèce est présente mais sans signe clinique ou biologique d’infection.
*L’infection à BMR est la présence sur un site anatomique habituellement stérile, de BMR avec des signes cliniques et/ou biologiques d’infection.
2- Indications
Il faut tout d’abord distinguer les BMR et les BHR (Bactéries Hautement Résistantes) des microorganismes dits “contagieux”.
Les précautions complémentaires à mettre en place vont dépendre de la nature de l’agent infectieux, de la localisation, de son mode de diffusion et sa capacité de résistance dans l’environnement mais également de sa gravité.
En fonction de l’ensemble des éléments, des prélèvements vont être effectués pour faire le diagnostic biologique de l’agent infectieux et ainsi maintenir ou non les précautions complémentaires qui peuvent être mises en “prévention”. Ces mesures sont décidées par le médecin. En effet le placement d’un patient en précautions complémentaires, à la différence des précautions standard, est soumis à une prescription médicale.
3- Applications
- Chambre du patient

Le patient en précautionS complémentaireS devra être en chambre individuelle ; si cela n’est pas possible pour raison de service, il faudra essayer de regrouper les patients qui sont porteurS du même microorganisme afin d’éviter les contaminations.
Rappel : si le patient est en précaution air (A), la porte de la chambre devra rester fermée !
- Informations
Il est important d’informer le patient et sa famille, mais également le personnel du service ainsi que les intervenants extérieurs pouvant entrer en contact avec le patient et son environnement.
L’information du patient et/ou de sa famille est obligatoire et est donnée par le médecin en charge du patient ou à défaut par l’infirmier/ère du service. Il faut alors expliquer les mesures nécessaires pour le patient mais aussi pour sa famille et les visiteurs. Il faudra s’assurer que ces mesures et explications ont été comprises de tous afin d’éviter la colonisation / infection de l’environnement et des aidants.
Il est possible pour les patients, la famille ou même le personnel soignant de contacter l’ULIN en cas de questions (Unité de Lutte des Infections Nosocomiales).
- Signalétique
Il est important et obligatoire de mettre en place la signalétique correspondant à l’isolement septique (précautions complémentaires) mis en place. Il s’agit de pictogrammes qui doivent être apposés sur la porte de la chambre du patient. Il y aura généralement un portique à côté de la chambre avec le matériel nécessaire pour entrer dans la chambre du patient. Selon les structures les pictogrammes sont différents. Cependant ils sont intuitifs et indiquent le type de précautions à prendre.
- Mouvements du patient
De manière générale il faudra limiter les déplacements du patient en dehors de sa chambre. Il faudra expliquer au patient l’intérêt des mesures pour son déplacement (par exemple, le lavage de main, le port d’un masque…).
Si le transfert se fait au sein de la même structure, entre deux services, il faudra prévenir le service receveur et prévenir le brancardage au besoin.
Il faut également se référer aux procédures internes à chaque établissement de soins. Certains établissements ont des logiciels spécifiques pour la prise en soins de ses patients et leurs mouvement dans la structure.
- Environnement
 CDT : Clostridium Difficile Toxinogène
CDT : Clostridium Difficile Toxinogène
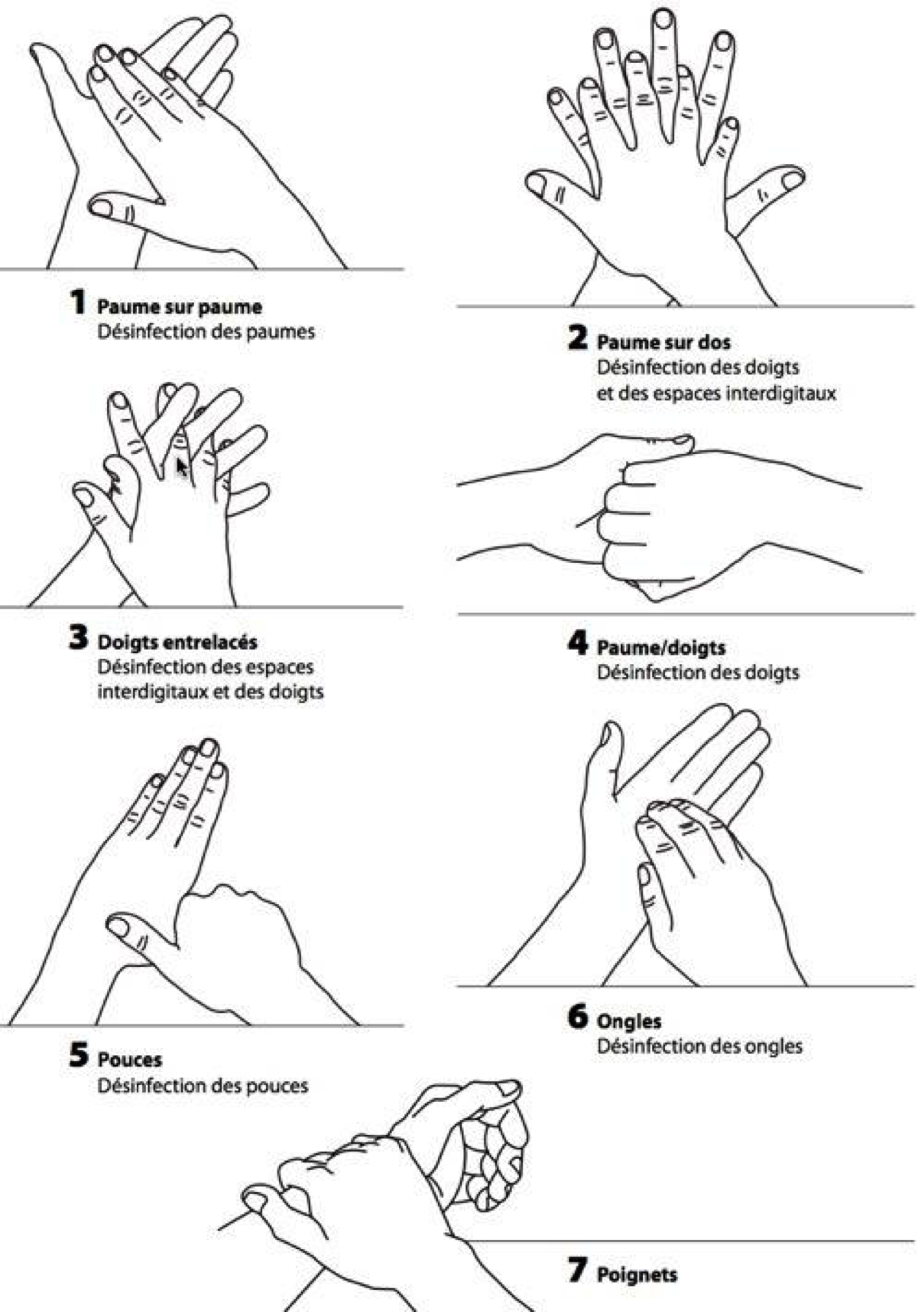
4- Tenue de protection et hygiène des mains

PS* : Précautions standard
5- Durée de maintien des précautions complémentaires selon le type


Sources :
Réseau National de Prévention des Infections Associées Aux Soins, “NosoB@se” [En ligne], le 05 mars 2018. http://www.cpias.fr/nosobase/
SF2H, “Prévention de la transmission croisée : Précautions complémentaires contact” [En ligne], 05 mars 2018.
https://sf2h.net/publications/prevention-de-transmission-croisee-precautions-complementaires-contact
SF2H, “Prévention de la transmission croisée par voie respiratoire : air ou gouttelettes” [En ligne], 05 mars 2018.
https://sf2h.net/publications/prevention-de-transmission-croisee-voie-respiratoire-air-goutelettes
IFSI Valenciennes, Dr CRACCO, “Précautions Complémentaires”, UE 2.10 S1, Novembre 2012





 Il y a plusieurs tenues de protection qui assurent la protection de l’ensemble du soignant mais aussi des visiteurs et du personnel auxiliaire.
Il y a plusieurs tenues de protection qui assurent la protection de l’ensemble du soignant mais aussi des visiteurs et du personnel auxiliaire. Concernant le matériel à usage unique, et notamment le matériel piquant, tranchant, coupant. Il ne faut pas recapuchonner les aiguilles ni les désadapter à la main (mais utiliser une pince Kocher ou le couvercle du conteneur (en fonction de la phase d’utilisation de la seringue). Il est important d’éliminer immédiatement après usage le matériel coupant, tranchant, piquant dans un conteneur prévu à cet effet qui se trouvera à proximité de la zone d’utilisation et ce, sans manipulation.
Concernant le matériel à usage unique, et notamment le matériel piquant, tranchant, coupant. Il ne faut pas recapuchonner les aiguilles ni les désadapter à la main (mais utiliser une pince Kocher ou le couvercle du conteneur (en fonction de la phase d’utilisation de la seringue). Il est important d’éliminer immédiatement après usage le matériel coupant, tranchant, piquant dans un conteneur prévu à cet effet qui se trouvera à proximité de la zone d’utilisation et ce, sans manipulation. Le linge et le matériel souillés par des liquides biologiques doivent être éliminés et évacués du service dans un emballage fermé et étanche. Il peut également y avoir la présence d’un pictogramme de présence d’agents à risque infectieux sur l’emballage.
Le linge et le matériel souillés par des liquides biologiques doivent être éliminés et évacués du service dans un emballage fermé et étanche. Il peut également y avoir la présence d’un pictogramme de présence d’agents à risque infectieux sur l’emballage.
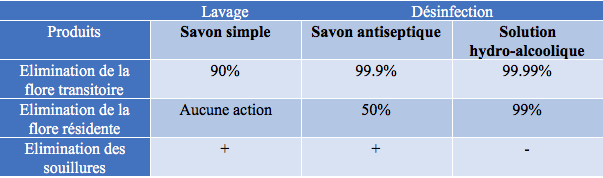
 ales) Paris Nord, « il s’agit d’un traitement des mains par un savon liquide non médicamenteuxou par un produit (savon, gel ou solution) ayant un spectre d’activité antimicrobien ciblé sur les micro-organismes de la flore cutanée afin de prévenir l’infection ».
ales) Paris Nord, « il s’agit d’un traitement des mains par un savon liquide non médicamenteuxou par un produit (savon, gel ou solution) ayant un spectre d’activité antimicrobien ciblé sur les micro-organismes de la flore cutanée afin de prévenir l’infection ». La flore résidente ou commensale est formée par des germes peu pathogènes composés de cocci à Gram +, qui sont présents dans les follicules pilo-sébacés. Cette flore a un renouvellement régulier et est différente selon les individus.
La flore résidente ou commensale est formée par des germes peu pathogènes composés de cocci à Gram +, qui sont présents dans les follicules pilo-sébacés. Cette flore a un renouvellement régulier et est différente selon les individus.