Les cancers du poumon sont aussi appelés cancers bronchiques ou cancers des bronches.

1- Généralités sur les poumons
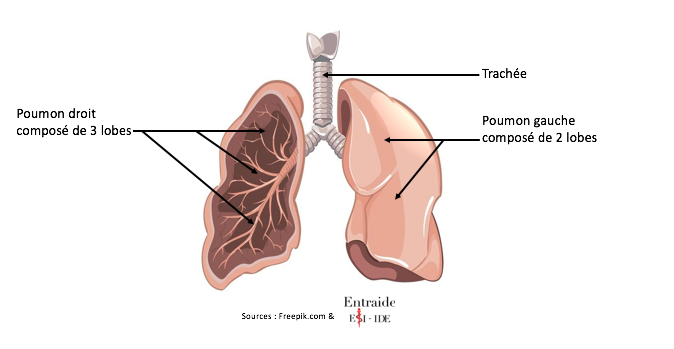
Organes du système respiratoire intervenant dans les échanges gazeux. Ils fournissent l’oxygène et éliminent le dioxyde de carbone.
Ils sont au nombre de deux et sont situés dans la cage thoracique. Le poumon droit possède 3 lobes et le poumon gauche 2. Ils sont entourés d’une membrane appelée la plèvre.
2- Le cancer du poumon
Appelé aussi cancer bronchique ou cancer broncho-pulmonaire, il se développe à partir des cellules des bronches.
Il en existe deux types :
- Cancer bronchique non à petites cellules (80%).
- Cancer bronchique à petites cellules (multiplications de petites cellules avec le plus souvent une croissance rapide et une extension rapide aux autres organes, 20%.)
C’est le cancer le plus meurtrier (1ère cause de décès dans le monde et en France) car souvent de découverte tardive et qui se propage facilement du fait de la circulation sanguine.
L’âge moyen de diagnostic est de 60 ans environ, avec 5 hommes pour 1 femme. Ce dernier ratio est en cours de modification : les femmes sont, elles aussi, de plus en plus touchées par ce cancer.
Il y a 4 stades d’évolution :
- I : tumeur inférieure à 3 cm et localisée dans le poumon
- II : tumeur propagée aux ganglions lymphatiques des bronches ou du hile
- III : tumeur propagée aux ganglions lymphatiques du médiastin
- IV : tumeur métastasée jusqu’à la plèvre, l’autre poumon ou un autre organe
3- Facteurs de risque
- Tabac (8 cancers sur 10) et exposition à la fumée secondaire (tabagisme passif, sapeurs-pompiers…)
- Exposition prolongée à l’amiante, aux gaz d’échappement, à du radon, aux hydrocarbures, aux rayonnements ionisants
- Fumer de manière générale (cannabis, narguilé…)
4- Symptômes
- Toux persistante sans cause apparente
- Dyspnée ou respiration sifflante
- Douleurs dans le thorax ou les épaules
- Hémoptysies : crachats purulents ou sanguinolents
- Pneumopathies infectieuses à répétition
- Voix enrouée depuis plus de 4 semaines
- Asthénie
- Anorexie ou dysphagie, amaigrissement
5- Dépistage et diagnostic
- Radio du thorax
- Scanner ou IRM thoracique (localisation et taille de la tumeur)
- Fibroscopie bronchique avec biopsie pour examen histologique
- Réalisation d’un bilan d’extension si nécessaire (TEP scan, scintigraphie osseuse…)
6- Traitements et pronostic
a– Cancers à petites cellules
- Chimiothérapie
- Radiothérapie
C’est une urgence thérapeutique compte tenu de la vitesse de développement. Le pronostic est essentiellement mauvais également, puisqu’une rechute intervient le plus souvent dans les 12 mois après l’arrêt de la chimiothérapie.
b- Cancers non à petites cellules
- Chirurgie (seul traitement curatif) avec lobectomie (partielle ou totale) ou pneumonectomie.
- Radiothérapie
- Chimiothérapie
Le pronostic est essentiellement mauvais puisque la tumeur est inopérable dans 2/3 des cancers. La survie à long terme dépend d’une localisation accessible et de la non existence de métastases ganglionnaires.
7- Prévention
- Arrêt du tabac
- Ne pas enfumer les autres
- Aérer les espaces enfumés
- Éviter l’exposition à des substances cancérogènes au travail (utiliser les équipements de protection individuelle)
- Alimentation saine et équilibrée
- Dépistage précoce

SOURCES
- http://sante-medecine.journaldesfemmes.fr/faq/14100-poumon-anatomie http://www.e-cancer.fr/Patients-et-proches/Les-cancers/Cancer-du-poumon/Les- points-cles
- https://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=cancer_poumon _pm
- https://www.ligue-cancer.net/localisation/poumon#1 https://cancer-du-poumon.ooreka.fr/comprendre/stades-cancer-poumon
- Cours IFSI Moulins (03)
- Cours IFSI Montluçon (03)
- ALEXANDRE J. Processus Tumoraux, UE 2.9, Mémo Infirmier, Elsevier Masson, 2011