L’Acte Transfusionnel
1- Définition
Selon l’Etablissement Français du Sang, « la transfusion est un acte thérapeutique complexe qui consiste à apporter à un patient, appelé receveur, les éléments du sang par perfusion intraveineuse qui lui font provisoirement défaut ».
C’est un acte qui peut être réalisé uniquement par un professionnel de santé habilité, c’est-à-dire un médecin, un Infirmier Diplômé d’Etat ou une sage-femme à condition qu’un médecin soit disponible lors de l’acte en cas de problème éventuel.
2- Pourquoi transfuser ?
Il existe trois types d’éléments du sang utilisables pour les transfusions sanguines qu’on appelle Produits Sanguins Labiles :
- Les concentrés de globules rouges
- Les concentrés plaquettaires
- Le plasma
Chacun de ces produits nécessite des conditions particulières qui mènent à la décision de transfuser.
a- Les Concentrés de Globules Rouges ou CGR
Le médecin choisit d’effectuer une transfusion de concentrés de globules rouges lorsque son patient est anémié, ce qui signifie que son taux d’hémoglobine est à 7 g/dL chez un patient sans antécédent particulier ou à 10 g/dL en cas de patient avec une pathologie cardiaque (les normes étant de 12 à 16 g/dL chez la femme, et de 13 à 18 g/dL chez l’homme).
Cette anémie peut être relative à plusieurs facteurs : une hémorragie, une hémopathie ou un traitement particulier (exemple : les chimiothérapies aplasiantes).

b- Les Concentrés Plaquettaires
Concernant ces derniers, le médecin prendra la décision de transfuser en cas de thrombopénie ou de thrombopathie, soit un taux de plaquettes en dessous de 100 000/mm3, la norme étant entre 150 000 et 400 000/mm3. 
c- Le Plasma
Le plasma est aujourd’hui plus rarement utilisé, il est indiqué notamment dans les troubles graves de la coagulation. 
3- L’Acte Transfusionnel
a- Préalable à la transfusion
Il est nécessaire de constituer le dossier transfusionnel du patient avant de pouvoir commencer le soin en lui-même. Ce dossier est en général une pochette comprenant l’identité du patient, l’ordonnance de PSL, les cartes de contrôle ultime, la carte de groupe sanguin, les résultats de Recherche d’Anticorps Irréguliers (datant de moins de 72h pour chaque transfusion), la traçabilité des éventuelles précédentes transfusions (date, heure, opérateur, numéro de poche). Le consentement éclairé du patient est également nécessaire lors d’une transfusion, le médecin se rend alors auprès du patient et lui explique pourquoi il est nécessaire d’envisager une transfusion et quels sont les bénéfices ainsi que les risques découlant de ce soin.
Le médecin commence par rédiger l’ordonnance de PSL où il est nécessaire de préciser les informations suivantes :
- date de la demande de PSL sur l’ordonnance
- identification lisible du médecin avec son nom et sa signature
- identification de l’établissement de soins et du service avec le numéro de téléphone
- identification du patient (nom marital, nom de naissance, prénom, date de naissance, sexe)
- le type et la quantité de produits sanguins labiles à commander (CGR, concentrés de plaquettes ou plasma)
- pour une commande de plasma, il est nécessaire de noter l’indication de cette demande
- pour une commande de plaquettes, il faut notifier le poids et la numération plaquettaire du patient
Il est également nécessaire de notifier le degré d’urgence de cette demande, il en existe quatre qui sont les suivants :
- Urgence vitale immédiate : les produits sanguins labiles (PSL) sont délivrés sans délai.
- Urgence vitale : les PSL seront disponibles dans un délai inférieur à 30 min.
- Urgence relative : le temps de disponibilité des PSL est le plus souvent de 2 à 3 heures.
- Non urgent : les PSL seront disponibles dans les 5 à 6 heures.
Accompagnant cette demande, il est nécessaire d’avoir la carte de groupe sanguin du patient et la Recherche d’Anticorps Irréguliers (RAI) datant de moins de 72h. Si ceux c-i ne sont pas disponibles, l’IDE réalise alors les prélèvements sanguins nécessaires avec deux déterminations pour la carte de groupe sanguin ainsi qu’une RAI l’accompagnant.
a.1 – La Carte de Groupe Sanguin
Cette carte permettra de déterminer le groupe sanguin de la personne via trois systèmes : le système ABO, le système rhésus et le système Kell. Il existe 4 groupes différents dans le système ABO :
- Le groupe A qui est le plus répandu dans la population française (45%)

- Le groupe O (43%)
- Le groupe B (9%)
- Le groupe AB (3%)
La présence ou l’absence d’antigènes sur la surface des globules rouges permet de déterminer le groupe sanguin ABO de la personne : les antigènes A pour le groupe A, les antigènes B pour le groupe B, la présence des antigènes A et B pour le groupe AB et l’absence d’antigène pour le groupe O.
De la même façon que pour le système ABO, le système Rhésus est relié à l’absence ou à la présence d’antigènes D sur la surface des globules rouges, ce qui permettra de compléter le groupe sanguin de la personne avec un rhésus positif ou négatif.
Enfin, le système Kell n’est pas moins important, le principe étant le même, la présence ou l’absence d’antigènes K sur la surface des hématies détermine un Kell + ou -.
Exemple de groupe sanguin trouvé sur une carte :
A+ Phénotype : D+ C+ E+ c- e+ K-
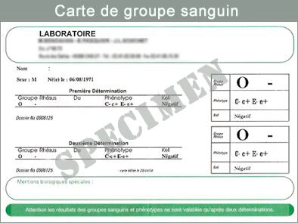
La détermination du groupe sanguin effectué par prélèvement doit se faire impérativement à partir de deux actes de prélèvements différents, si possible par deux préleveurs différents.
a.2 – La recherche d’anticorps irréguliers (RAI)
Cette recherche consiste à détecter les anticorps dirigés contre les antigènes des hématies et ce, dans le but de prévenir d’un choc accident hémolytique transfusionnel. Si le résultat est négatif, cela signifie que la transfusion peut se faire dans des conditions optimales, si la RAI est positive, il faudra alors prévoir des culots dit « phénotypés ».
Une fois les différents documents rassemblés (carte de groupe sanguin, résultats de RAI, dossier transfusionnel et prescription médicale de PSL), la demande va être envoyée à l’Établissement Français du Sang, dépendant de l’hôpital concerné.
b. A la réception des poches
 Une fois la demande traitée et envoyée par l’EFS (selon des conditions rigoureuses permettant de contrôler la température, la durée du transport et l’intégrité du produit), il est important de procéder à plusieurs vérifications avant de pouvoir poser le culot à transfuser :
Une fois la demande traitée et envoyée par l’EFS (selon des conditions rigoureuses permettant de contrôler la température, la durée du transport et l’intégrité du produit), il est important de procéder à plusieurs vérifications avant de pouvoir poser le culot à transfuser :
- Intégrité de l’emballage dans lequel se situent les culots (emballage extérieur + intégrité des culots eux-mêmes)
- Vérification du bon service destinataire, du bon produit acheminé (nombre exact + nature du produit) dans les bonnes conditions d’hygiène et de transport
- Vérification de l’aspect des culots, de leur péremption, comparaison de l’identification de chaque culot (code barre) entre l’étiquette sur ce dernier et la fiche de distribution nominative
- Identitovigilance effectuée entre la fiche de prescription de PSL et la fiche de distribution nominative
Une fois la réception du ou des culots effectués, la transfusion doit être effectuée dans les 6 heures suivantes.
Le matériel à préparer sur le chariot de soin est alors le suivant :
- Une boîte OPCT (objets piquants, coupants, tranchants)
- Une boîte de gants
- Solution Hydro-alcoolique
- Un sac poubelle jaune
- Une carte de contrôle ultime pré transfusionnel
- Le dossier transfusionnel
- La fiche de distribution nominative
- Les différents culots
- Une tubulure spécifique avec filtre
- Des étiquettes appartenant au patient
c. La pose de poche de PSL
Une fois arrivé dans la chambre du patient, il est important de retranscrire l’état général de ce dernier avant la transfusion. La prise des paramètres vitaux est alors nécessaire (température, tension artérielle, pouls, saturation en oxygène, douleur éventuelle) et elle s’effectuera 5 min après le début de la transfusion, toutes les 15 minutes pendant la première heure, à la moitié de la poche passée, puis à la fin de cette dernière. L’IDE a l’obligation de rester en chambre auprès du patient les 15 premières minutes du soin. Elle peut utiliser ces 15 minutes pour remplir son dossier transfusionnel tout en surveillant l’état clinique du patient.
Il est également important d’avoir un bon abord veineux lors de ce soin, s’assurer du bon retour de la voie veineuse (périphérique ou centrale) et de la nature du soluté mis en attente (éviter les solutés glucosés qui ne sont pas compatibles avec les PSL et ne pas administrer d’autres médicaments lors de la transfusion).
Le contrôle ultime pré-transfusionnel est par la suite effectué au lit du patient, lors de la pose de CGR et ce afin de remplir la carte concernée :
- Identitovigilance effectuée : déclinaison par le patient de son nom, prénom et de sa date de naissance, contrôle par l’opérateur de l’identité à la fois sur la prescription de PSL, la fiche de distribution nominative, la carte de groupe sanguin et la demande de RAI. Sur la carte de contrôle ultime pré-transfusionnel, le remplissage de l’identité du patient, de l’opérateur, l’identification de la poche et les résultats obtenus sont des données obligatoires à retranscrire.
- Prélèvement : un prélèvement de sang est effectué par ponction capillaire au niveau du doigt du patient, la goutte de sang étant mise au niveau de la partie « patient » sur la carte de contrôle, la même chose est effectuée sur la partie où il est noté « culot » concernant
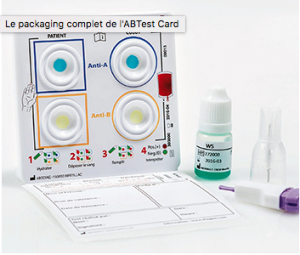
Carte CUPT nouvelle génération
la poche de CGR. Il est ensuite nécessaire de déposer une goutte de solution saline sur les espaces « anti-A » et « anti-B » de la carte et de faire de même avec une goutte de sang, sans mélanger les différents réactifs. Les résultats sont interprétables après 1 minute de chaloupage et « pour un même réactif (même couleur), toute réaction positive avec le culot à transfuser et négative avec le patient interdit la transfusion ». De nouvelles cartes sont mises en place progressivement dans les centres hospitaliers. Plus d’informations, cliquez ici.
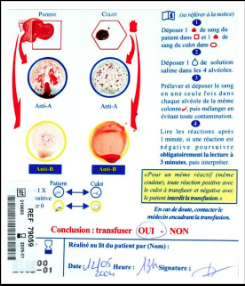
Carte de controle ultime
Ce contrôle ultime montre des réactions d’agglutination et en cas de doute, il est alors impératif de joindre le médecin référent. Si la transfusion est possible, le culot de CGR peut alors être posé au niveau de l’abord veineux, le débit moyen de passage de la poche étant d’environ 1h (à décider en lien avec le médecin).
Calcul du débit de la poche (gouttes/min) = volume de la poche (ml) x 15 (gouttes) / temps de passage de la poche (minutes)
Les culots ainsi que la carte de contrôle ultime sont à garder 2h après la fin du passage de la poche (peut être différent d’un établissement à l’autre). Une traçabilité écrite est à effectuer après passage des différents culots.
4. Complications relatives à la transfusion
Le terme d’hémovigilance est né en France avec la loi du 4 janvier 1993, c’est un terme qui regroupe l’ensemble des surveillances, la prévention et l’évaluation des effets indésirables survenant à la fois chez les donneurs et receveurs de sang. L’hémovigilance concerne l’ensemble de la chaîne transfusionnelle.
Il peut exister plusieurs types de complications relatives à la transfusion, qu’il faut absolument connaître afin d’en informer au plus vite les médecins si apparition des différents symptômes :
- Hyperthermie, frissons, tremblements, malaises, hypotension, difficultés respiratoires, douleurs apparues, etc.
Le moindre changement vis-à-vis de l’état initial du patient doit être détecté par l’IDE ou le médecin présent et nécessite une pause ou un arrêt de la transfusion.
Lors d’une transfusion, il peut y avoir :
- Un accident immunologique avec réaction des anticorps du patient avec les anticorps des PSL, ce qui provoque alors un accident hémolytique soit immédiat ou retardé chez le patient.
- Une réaction allergique : choc anaphylactique, œdème, crise d’asthme, urticaire.
- Un accident infectieux dû à la présence de bactéries dans le culot transfusé
- Apparition d’un Œdème Aigu Pulmonaire ou TACO (Transfusion Associated Circulating Overload) qui sont dus à une surcharge de volume au niveau des cavités cardiaques, conduisant à une extravasation dans les capillaires pulmonaires, causant alors l’œdème pulmonaire chez le patient. Cette complication fait partie des plus nombreuses lors de transfusion, c’est pourquoi il est nécessaire d’être vigilant vis-à-vis des signes annonciateurs : polypnée, cyanose, toux avec crachats rosés et mousseux.
- Apparition de TRALI (Transfusion Related Acute Lung Injury) correspondant à une hypoxémie et un œdème péri lésionnel pulmonaire
- Apparition de GHV post-transfusionnelle : maladie du greffon contre l’hôte.
La transfusion est donc un soin qui a connu de grandes avancées au cours des dernières années avec une sécurisation importante de la procédure, limitant de ce fait le nombre d’événements indésirables.
Sources :
www.toutsurlatransfusion.com
www.ints.fr
www.ansm.sante.fr
Cours IFSI Lionnois Nancy

Télécharger la fiche


















 Une fois la demande traitée et envoyée par l’EFS (selon des conditions rigoureuses permettant de contrôler la température, la durée du transport et l’intégrité du produit), il est important de procéder à plusieurs vérifications avant de pouvoir poser le culot à transfuser :
Une fois la demande traitée et envoyée par l’EFS (selon des conditions rigoureuses permettant de contrôler la température, la durée du transport et l’intégrité du produit), il est important de procéder à plusieurs vérifications avant de pouvoir poser le culot à transfuser : 
