L’air ambiant contient 21% d’oxygène. Quelques fois, cela n’est pas suffisant pour l’être humain… des moyens de supports doivent être mis en place. Dans cet article, nous partons du principe que le patient possède une ventilation spontanée, que c’est donc lui qui fait les efforts inspiratoires et expiratoires.

1- Réglementation
L’oxygène est un médicament soumis à prescription médicale.
- En France, l’oxygène médical a le statut de médicament lorsqu’il est émis à partir d’un réservoir d’oxygène liquide ou gazeux : art L5111-1 de la loi n°2007-248 du 27 février 2007 du code de santé publique.
- C’est un soin infirmier sur prescription médicale : art R4311-7 décret 2004-802 du 29 juillet 2004 du code de la santé publique :
“ L’IDE est habilité à pratiquer les actes suivants soit en application d’une prescription médicale qui, sauf urgence, est écrite, qualitative et quantitative, datée et signée, soit en application d’un protocole écrit qualitatif et quantitatif, préalablement établi, daté et signé par un médecin :
6 ° Administration des médicaments
31° Pose d’une sonde à oxygène
32° Installation et surveillance des personnes placées sous oxygénothérapie normobare et à l’intérieur d’un caisson hyperbare.”
- La prescription médicale doit comporter une SpO2 cible, être horodatée et signée. Elle vous aidera à faire varier le débit au niveau du manomètre afin d’administrer la bonne dose d’oxygène. Attention, avant tous changements de débit, vérifier la bonne mise en place des moyens d’oxygénothérapie.
2- Les moyens d’oxygénothérapie
a- Les lunettes
- Débit : de 2 à 6 L/min
- Délivrance d’une FiO2 de 24 à 50 % : cela dépend du débit d’oxygène et de la ventilation du patient.
- Pas de ré-inhalation, bien supporté, permet l’alimentation et l’hydratation.
- Coût faible.
- Utilisation d’un humidificateur est préconisé si l’utilisation dépasse 12h (systématique chez l’enfant).
- Attention au risque de plaie /escarre au niveau du nez.

b- Le masque simple (ou basse concentration)
- Débit: de 5 à 10 L/min.
- Délivrance d’une FiO2 de 35 à 60%.
- Bonne tolérance.
- Ne pas utiliser en dessous de 5 L/min car risque important de ré-inhalation de CO2.
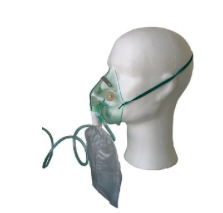
c- Le masque haute-concentration
- Débit : > 6L/min (il faut que le ballon de réserve soit toujours rempli).
- Délivrance d’une FiO2 de 60 à 80 % en moyenne.
- Usage limité dans le temps, pour les urgences vitales ou certaines prises en charge comme les intoxication au CO2.
3- Le cycle respiratoire
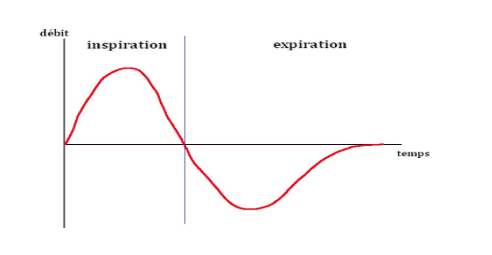
Le seul moment où un patient peut inhaler de l’oxygène est l’inspiration, qui représente physiologiquement ⅓ du temps du cycle respiratoire.
Avec l’oxygénothérapie, l’O2 est délivré à débit continu alors que dans le cycle le débit inspiratoire est court et élevé. Pendant l’inspiration en air ambiant, le patient reçoit l’oxygène qu’on lui apporte (⅓ du cycle) et de l’air pour compléter son flux de gaz entrant. La situation est améliorée si les cavités narinaires servent de réservoir. Quand il inspire, le patient reçoit l’oxygène délivré et l’oxygène présent dans les réservoirs naturels.
Durant l’expiration, l’oxygène délivré rempli la partie supérieure des narines (réservoir naturel).
La seule façon d’améliorer l’efficacité de l’oxygénothérapiest d’augmenter la taille du réservoir qui se remplira durant l’expiration et se videra durant l’inspiration.
Plus le réservoir de gaz disponible pour l’inspiration est grand, plus la quantité d’oxygène disponible l’est et plus la fraction inspiratoire d’oxygène (FiO2) sera élevée.
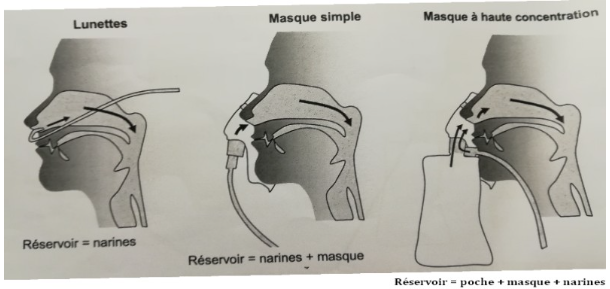
ex : lunettes → réservoir = narines
masque simple → réservoir = narines + masque
masque à haute concentration → réservoir = narines + masque + ballon de réserve

4- Précautions d’emploi
- Ne jamais graisser une bouteille ou un manomètre à oxygène : risque d’explosion et de brûlure.
- Ne jamais fumer à proximité de l’oxygène : produit très inflammable pouvant entraîner une explosion.
- Ne pas mettre de corps gras au niveau du visage du patient (attention vaseline et baumes à lèvres…)
5- Oxygénation
Valeurs normales de la SpO2 (= saturation en oxygène mesurée par oxymétrie de pouls) pour un adulte sain en période de veille*
SpO2 = 94-98 % minimum
*Pendant le sommeil la SpO2 peut descendre transitoirement jusqu’à ~ 86%.
Quelques cibles
- 94-98% chez la majorité des patients.
- 88-92% chez les patients BPCO, insuffisants respiratoires.
- Autres cibles possibles sur prescription du médecin pour certains pathologies.
6- Les aérosols
Acte médicamenteux sur prescription.
Le but est de faire respirer à un patient un médicament en suspension dans un gaz. Pour cela, on utilise un masque spécifique ayant un réservoir pour le médicament (forme liquide). L’aérosol peut être réalisé sous oxygène ou sous air selon la prescription médicale, à un débit de 6L/min au minimum. Il peut se faire dans une unité de soins ou au domicile grâce à des nébuliseurs fournis ou loués par les pharmacies. Les patients intubés ventilés peuvent également recevoir des aérosols avec un système s’adaptant aux tuyaux des respirateurs.
Installation du patient
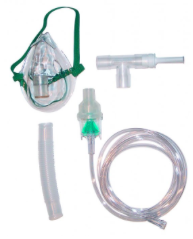
Afin d’administrer de façon adéquat un aérosol, il est important de respecter quelques étapes.
- Faire moucher le patient (lavage de nez chez l’enfant).
- L’installer en position assise ou semi assise.
- Vérifier la prescription et l’identité du patient.
- Vérifier les dates de péremptions.
- Préparer le masque avec les médicaments.
- Allumer l’air ou l’oxygène selon la prescription.
- Ajuster le masque au patient.

SOURCES
- http://proadmedical0.surinternet.com
- http://fiches-de-soins.eu
- http://directmedical.fr
- http://medicaffaires.com
- http://medicassistance-soleil.fr
- Cours personnels IFSI